Современные методы коррекции гипергидроза
Гипергидроз — широко распространённое заболевание, приводящее к снижению качества жизни. На сегодняшний день различают локальные (аксиллярный, ладонный, подошвенный, краниофасциальный) и генерализованные формы гипергидроза. В зависимости от вида и тяжести заболевания методы его лечения могут быть различными — наиболее широко распространены аппликация антиперспирантов, ботулинотерапия, кюретаж и прочее. Оценка выраженности потоотделения и длительности клинического эффекта проводится на основании объективных (проба Минора, нингидриновый тест, гравиметрия и других) и субъективных (аналоговая шкала) методов.
Гипергидроз: обзор литературы
Гипергидроз — состояние, характеризующееся повышенным потоотделением, превышающим нормальные потребности организма, достаточные для поддержания температуры тела. Избыточное потоотделение может значительно влиять на эмоциональную сферу человека, снижая качество жизни и зачастую становясь причиной формирования у таких пациентов «социального клейма» [1].
Распространённость гипергидроза среди населения достаточно широка. Так, проведённое эпидемиологическое исследование в США показало, что избыточным потоотделением страдает до 2,8 % популяции, аксиллярный гипергидроз был диагностирован у 1,5 % обследуемых, а у 0,5 % была выявлена тяжёлая форма заболевания, приводящая к нарушению трудовой активности [2].
Однако пациенты, страдающие избыточным потоотделением, редко обращаются за медицинской помощью, поскольку они зачастую не определяют своё состояние как болезнь [3]. Статистический анализ пациентов также показывает, что к лечению прибегают преимущественно женщины (соотношение мужчин и женщин составляет 1:3-5) в возрасте 20-35 лет [1-6].
Причины появления гипергидроза могут быть различны. Hurley H. J. (2003) различает нейрогенные и не нейрогенные этиопатогенетические факторы. Нейрогенные факторы, в свою очередь, подразделяются на кортикальные (вызываемые эмоциями), гипоталамические, медуллярные, спинальные и аксон-зависимые. Ладонно-подошвенный и аксиллярный гипергидроз, по мнению данного исследователя, относятся к группе кортикальных форм, поскольку в этих случаях эмоциональный фактор оказывает значительное влияние на количество выделяемого пота.
Эмоциональная стимуляция также признана Раупеr С. R. W. и соавт. (1980) и Каrakoc Y. и соавт. (2002) доминантным активизирующим фактором у пациентов с аксиллярным и ладонным гипергидрозом [7, 8]. В то же время гипоталамический гипергидроз постулируется как вызываемый температурными влияниями, такими как физические упражнения, инфекционные заболевания и метаболические расстройства [9].
Но Аmini М. и соавт. (2008), изучив тип потоотделения у 126 больных с гипергидрозом, показали, что «атаки» избыточного потоотделения у обследуемых были вызваны преимущественно теплом либо физическими упражнениями или возникали без всяких на то видимых причин, тогда как эмоциональный фактор имел наименьшее значение. Более того, большинство пациентов отмечали повышенное потоотделение как постоянное, без «атак». А «общепризнанные» провоцирующие факторы: курение, алкоголь, кофе, специи и острое — инициировали избыточное потоотделение у 3,6 %, 5 %, 5 % и 25 % респондентов, соответственно [3].
Кrogstad А. L. и соавт. (2006) на основании проведённого ими исследования продемонстрировали, что пациенты с ладонным гипергидрозом имеют различные варианты потоотделения («атаки», постоянное и прочее), провоцируемые как физической нагрузкой, так и эмоциями [10].
Таким образом, предположение о возможности разделения локальных форм гипергидроза на кортикальную и гипоталамическую формы не вполне соответствует реальности [3].
Подавляющее большинство исследователей отмечали усиление потоотделения у своих обследуемых преимущественно в дневные часы, что соответствует основным критериям первичного локального гипергидроза, выдвинутым Ноrberger J. и соавт. (2004) [11]. По их мнению, идиопатический локальный гипергидроз — локальное избыточное визуализированное потоотделение длительностью более 6 месяцев, появляющееся без видимой причины, характеризующееся двумя и более признаками из приведённого ниже списка:
- двустороннее и относительно симметричное поражение;
- приводит к нарушению социальной активности;
- частота проявления — не менее 1 эпизода в неделю;
- дебют в молодом возрасте (до 25 лет);
- наследственная предрасположенность;
- прекращается во время сна.
В то же время ряд исследователей наблюдали повышение потоотделения во всех исследуемых группах пациентов и в ночное время, что является полной противоположностью критериям, выдвинутым Horberger J. и соавт. (2004), утверждавшим, что эмоциональное потоотделение является дневным, тогда как терморегуляторное потоотделение может быть дневным и ночным [2, 3].
По данным Amini М. и соавт. (2008), из 126 обследуемых с различными формами гипергидроза у 10 пациентов (7,9 %) повышенное потоотделение было связанно с системными заболеваниями. Так, у 5 респондентов диагностирован сахарный диабет, 4 из них страдали генерализованной формой, у 3 больных с локальными формами был определён гипотиреоз, у 2 — неврологические заболевания. И только в одном случае появление гипергидроза спровоцировал приём антидепрессанта (пароксетина) [3].
Методы оценки интенсивности потоотделения
Для оценки интенсивности потоотделения в клинической практике возможно применение объективных и субъективных методов оценки.
Объективные методы
Гравиметрический анализ — метод количественной оценки гипергидроза. Измерительным прибором служат аналитические весы. Этот метод предусматривает взвешивание определённого размера фильтровальной бумаги до и через 60 секунд после контакта с исследуемым участком. При гипергидрозе выделение пота может составлять до 200 мг/мин.
Проба Минора — метод определения границ области повышенного потоотделения. Проводится путём нанесения на кожу раствора йода с последующим припудриванием данного участка крахмалом. Участки с сохранённым потоотделением окрашиваются в фиолетово-чёрный цвет.
Нингидриновая проба — используется для качественного и количественного определения аминокислот и аминов. При нагревании в щелочной среде нингидрина (трикетогидринденгидрата) с веществами, имеющими первичные аминогруппы (-NH2), образуется продукт, имеющий устойчивую интенсивную сине-фиолетовую окраску с максимальным поглощением около 570 нм (интенсивность поглощения светового потока напрямую зависит от числа свободных аминогрупп). Методика проведения нингидринового теста состоит из нескольких этапов. Сначала проводится отпечаток ладони, подошвы или подмышечной впадины на хроматографической бумаге. Далее этот лист высушивается при температуре 60 °С и обрабатывается 1 % раствором нингидрина в ацетоне. Оценка результата проводится методами колориметрии либо спектрофотометрии. Чувствительность данного метода составляет до 0,01 % [12, 13, 14].
Субъективные методы
В клинической практике для оценки выраженности потоотделения и эффективности лечения предлагаются использовать аналоговые шкалы [12-15].
Интенсивность потоотделения можно определять по 100-балльной шкале (0 баллов — отсутствие каких-либо патологических симптомов, 100 баллов — максимальная их выраженность) либо на основании шкалы HDSS (Hyperhidrosis Desease Severity Scale — шкала оценки тяжести гипергидроза).
Шкала HDSS является средством диагностики, предоставляющим качественный показатель тяжести заболевания, его влияние на повседневную активность и оценку своего состояния пациентом. При этом пациенту в устной либо в письменной форме задаётся вопрос: «Как бы Вы оценили выраженность/интенсивность вашего потоотделения?».
Варианты ответов:
- 1 балл — моё потоотделение всегда незаметно и не мешает моей повседневной деятельности;
- 2 балла — моё потоотделение умеренно, является допустимым, но иногда мешает моей повседневной активности;
- 3 балла — моё потоотделение едва терпимо и часто мешает моей дневной активности;
- 4 балла — моё потоотделение избыточно и всегда нарушает мою повседневную активность.
Оценивание результатов:
- 1 или 2 балла соответствуют лёгким формам гипергидроза;
- 3 или 4 балла соответствуют тяжёлым формам.
Данная шкала может быть использована для оценки эффективности и удовлетворённости пациентом результатами лечения. Изменение на 1 пункт соответствует улучшению на 50 %, на 2 пункта — 75 % от исходного состояния.
Для оценки удовлетворённости результатами лечения в клинической практике используется количественная 5-балльная шкала:
- 1 балл — нет эффекта;
- 2 балла — маловыраженный результат лечения;
- 3 балла — удовлетворительный;
- 4 балла — хороший;
- 5 баллов — очень хороший.
Оценка результатов лечения также проводится по 5-балльной шкале:
- 1 — ухудшение;
- 2 — без изменений;
- 3 — незначительное улучшение;
- 4 — значительное улучшение;
- 5 — выраженный результат.
Или по 10-бальной шкале Ликерта (1 — наиболее выраженная симптоматика, 10 — полное исчезновение патологических симптомов).
Методы лечения повышенного потоотделения
Антиперспиранты
Применяются преимущественно для лечения локального гипергидроза, активным действующим компонентом являются: алюмохлориды (20 %), алюмогидрохлориды (15 %) либо алюмохлоридгексагидрат (20 %), формагель (3,7 % формальдегида). Эффект основан на коагуляции апикальной части концевых протоков потовых желёз. Подавляющее большинство исследователей отмечают высокую эффективность данного метода лечения. Побочные реакции в виде локального покраснения и раздражения возникают у 17-23 %, самостоятельно регрессируют в течение 3-5 дней после прекращения применения [3, 7, 11].
Ионофорез с водопроводной водой
Чаще рекомендуется для лечения ладонного и подошвенного гипергидроза. Процедуры проводятся 3 раза в неделю, длительность составляет до 10 минут. Сила воздействия устанавливается в зависимости от чувствительности пациента — до ощущения лёгкого покалывания. В дальнейшем рекомендуется повышать интенсивность до 30 мА, ориентируясь на субъективные ощущения пациента. Длительность лечения составляет не менее 6-10 недель. По мере достижения результата пациентам предлагается самостоятельно купить аппарат для ионофореза и продолжать поддерживающее лечение в домашних условиях.
По данным исследователей, эффективность данного метода значительно различается. Akins D. L. и соавт. (1987) наблюдали клинический эффект на 24 из 27 подвергнутых лечению зон (ладоней, подошв, подмышечных областей). Положительный клинический результат после проведения ионофореза заключался в снижении потоотделения более чем на 50 % [16].
В то же время Каrakoc Y. и соавт. (2002) показали, что из 112 обследуемых 21 человек остались недовольны результатами проведённой терапии (ионофорез ладоней и/или подошв) уже через 20 дней после прекращения терапии [8].
В исследовании, проведённом Amini М. и соавт. (2008), 12 из 17 пациентов отмечали положительную динамику и продолжили терапию дома [3]. Побочные эффекты в виде покраснения, жжения и субъективного чувства дискомфорта встречались крайне редко и не приводили к прекращению лечения [8, 16, 17]. Низкое число побочных реакций при проведении ионофореза, по всей видимости, связано с тем, что пациенты имели возможность регулировать интенсивность воздействия по субъективным ощущениям (появление покалывания) [3].
Системная терапия
Применяется только для лечения генерализованных форм. Оксибутинин назначается в дозе 2,5 мг 3 раза в сутки. Amini М. и соавт. (2008) показали, что применение системной терапии у 14 пациентов с генерализованными формами позволило достичь хороших и отличных результатов у 11 из них. Три пациента из 11 в дальнейшем прекратили приём препарата в связи с развившимися побочными эффектами. В то же время, данными авторами был сделан вывод о том, что оксибутинин, по-видимому, является «исключением из общепризнанных правил о низкой эффективности антихолинергических лекарственных средств». Возможное объяснение эффективности оксибутинина при лечении генерализованных форм гипергидроза — рецепторная селективность данного препарата [3].
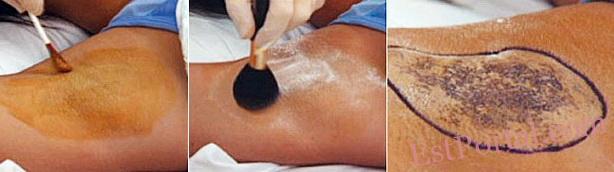
Подкожный кюретаж
Является одним из методов хирургического удаления гиперактивных потовых желёз, проводится для лечения аксиллярного гипергидроза. Зона воздействия (область повышенного потоотделения) определяется при помощи йод-крахмальной пробы (пробы Минора). Через один 5-10-миллиметровый прокол выполняется липосакция зоны повышенного потоотделения либо закрытый кюретаж — отслаивание кожи при помощи специального инструмента (узкой гинекологической кюретки). Снижение потоотделения основано на удалении потовых желёз и пресечении мельчайших веточек симпатического нерва на уровне подкожной клетчатки.
По данным Rompel R. и соавт. (2001), результаты лечения методом подкожного кюретажа оценивались пациентами как хорошие и очень хорошие [18]. Побочными эффектами кюретажа являются: кровоизлияния и гематомы подмышечных областей, некоторое снижение чувствительности кожи (результат пресечения чувствительных нервов), а также раневая инфекция, некрозы кожи [18]. В раннем послеоперационном периоде возможно скопление жидкости в подкожной клетчатке, что заставляет прибегать к пункциям этой зоны для удаления жидкости до тех пор, пока не наступит окончательное заживление.
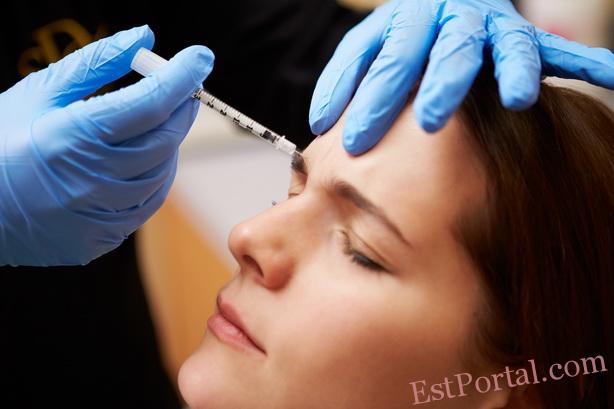
Внутридермальные инъекции ботулинического токсина типа А
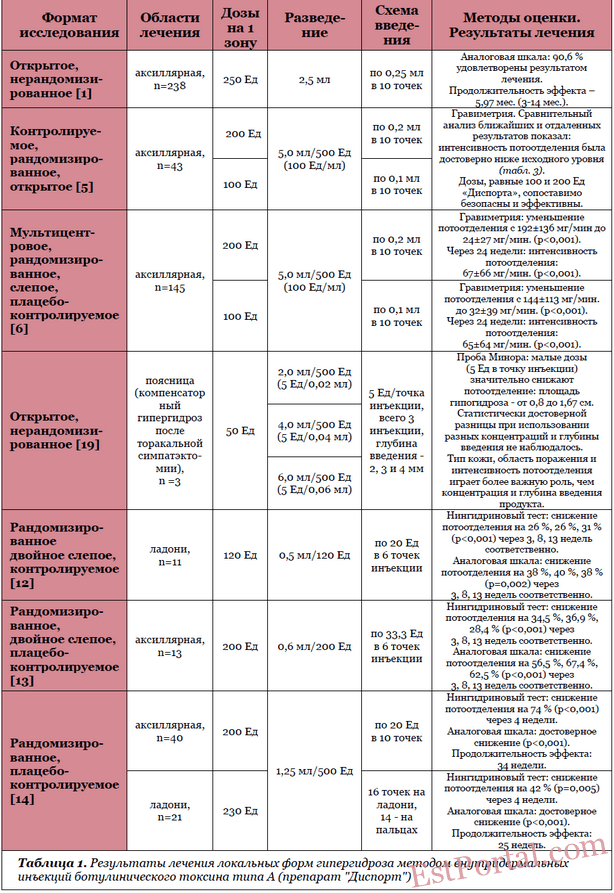
Являются одним из наиболее востребованных и эффективных методов лечения локальных форм гипергидроза (табл. 1) [1-6, 12-14, 19-21]. Данный метод характеризуется высокой степенью удовлетворённости пациентов результатами терапии [1-5, 12-12, 20, 21].
Возможности применения ботулинотерапии в лечении локальных форм гипергидроза достаточно широки. Помимо классических показаний (аксиллярный, ладонный, подошвенный гипергидроз), ряд исследователей наблюдали выраженный клинический эффект при лечении избыточного потоотделения в области лица (2 пациента), ягодиц (1 пациент), паховых складок (2 пациента), поясницы (3 пациента) [4, 19].
Побочные реакции после интрадермального введения ботулинического токсина типа А при лечении локальных форм гипергидроза крайне редки и преходящи, не требуют проведения дополнительного медицинского лечения.
Исследователями были отмечены следующие побочные реакции:
- экхимозы [1, 20, 21];
- локальная сухость в месте инъекции у трёх из 65 пациентов, сохранявшаяся в течение 2-5 недель [14];
- транзиторный компенсаторный гипергидроз на других участках тела в 3 % случаев после инъецирования ботулинического токсина в аксиллярные области, который сохранялся в течение 12 недель [1, 14];
- умеренное снижение силы в пальцах рук при лечении ладонного гипергидроза у 5 пациентов из 21 [14] и у 18 из 40 пациентов [4] с полным восстановлением через 2-7 недель.
Продолжительность снижения потоотделения у пациентов с локальными формами гипергидроза после интрадермального введения препаратов ботулинического токсина типа А может быть различной (от 3 до 14 месяцев). В среднем, по данным большинства авторов, продолжительность эффекта составляет 5,5-6,5 месяцев [1-5, 12-14, 20, 21].
Проведение повторных сеансов ботулинотерапии при коррекции аксиллярного и ладонного гипергидроза, по данным Amini М. и соавт. (2008), не оказывает никакого влияния на длительность эффекта [3]. Однако исследование, проведённое Heckman М. и соавт. (2005) с использованием объективных методов измерения потоотделения, доказало, что повторные инъекции препаратов ботулотоксина типа А статистически достоверно пролонгируют эффект снижения потоотделения. Так, после второй сессии терапии уровень потоотделения был значительно ниже в сравнении с результатами, полученными после первой сессии (через 48 недель) (табл. 2) [5]. Возможно, данные различия в оценке эффективности повторной терапии и длительности результатов лечения были связаны с методикой измерения интенсивности потоотделения: Amini М. и соавт. использовали субъективные методы оценки (аналоговую шкалу) [3], а Heckman М. — объективные (гравиметрию) [5]. Проведение же сравнительного анализа объективных и субъективных методов оценки результатов лечения показало, что все пациенты отмечают восстановление потоотделения к 36 неделе от момента лечения, оценивая его интенсивность по 100-балльной аналоговой шкале как «близкое или такое же, как и до лечения», в то время как данные гравиметрии доказывают, что в данный период времени уровень потоотделения значительно ниже в сравнении с исходным (табл. 2) [5].
Заключение
Первичный гипергидроз — результат повышенной активности симпатической нервной системы, хотя гипоталамическая гиперчувствительность к эмоциональной стимуляции из коры головного мозга также имеет значение.
При вторичном гипергидрозе причиной повышенного потоотделения могут стать:
- эндокринная патология (тиреотоксикоз, сахарный диабет, климактерический период, акромегалия);
- онкологические заболевания (феохромоцитома, лимфомы, болезнь Ходжкина);
- инфекции (туберкулёз, бруцеллёз, малярия);
- неврологические заболевания;
- побочные действия лекарственных средств;
- дерматологические синдромы;
- состояния, связанные с повышенным выбросом катехоламинов (острое кровотечение, стресс, болевой шок).
Избыточное потоотделение может значительно влиять на эмоциональную сферу человека, снижая качество жизни. Так, у 85 % респондентов возникает необходимость частой смены одежды, у 24 % появляется нервозность, 15 % опрошенных отмечают развитие социальной изоляции. 86 % больных с ладонным гипергидрозом испытывают смущение при пожатии рук, 15 % — трудности при работе с бумагами, 15 % становятся профнепригодными.
Оценивая результаты различных методов лечения повышенного потоотделения, можно сделать вывод, что наиболее эффективными и безопасными является ботулинотерапия (табл. 3) [1-21]. Внутридермальные инъекции ботулинического токсина типа А — высокоэффективный и безопасный метод лечения локальных форм гипергидроза. Побочные реакции при применении ботулинотерапии крайне редки, преходящи, не требуют проведения дополнительного медицинского лечения.
Литература:
- Absar M. S., Onwudike M. Efficacy of botulinum toxin A in the treatment of axillary hyperhidrosis // Dermatol Surg. — 2008; 34:751-755.
- Strutton D. R., Kowalski J. W., Glaser D. A., Stang P. E. US prevalence of hyperhidrisis and impact on individuals with axillary hyperhidrosis: results from national survey // J Am Acad Dermatol. — 2004, Aug; 51:241-248.
- Amini M., Harmsze A. M., Tupker F. Patient’s estimation of efficacy of various hyperhidrosis treatments in a dermatological clinic // Acta Derm Venerol. — 2008; 88:356-362.
- Goldman A. Treatment of axillary and palmar hyperhidrosis with botulinum toxin // Aesth Plast Syrg. — 2000; 24:280-282.
- Heckman M., Plewig G. Low-dose efficacy of botulinum toxin A for axillary hyperhidrosis // Arch Dermatol. — 2005; Vol 14; P. 1255-1259.
- Heckman M., Andres O., Ceballos-Baumann, Plewig G. Botulinum toxin A for axillary hyperhidrosis (excessive sweating) // N Engl J Med. — 2001. — Vol 344, No. 7. — P: 488-493.
- Rayner C. R. W, Ritchie I. D., Stark G. P. Axillary hyperhidrosis, 20 % aluminium chloride hexahydrate and surgery // BMJ. — 1980; 280:1168.
- Karakoc Y., Aydemir E. H., Tunaya Kalkan M., Unal G. Safe control of palmoplantar hyporhidrosis with direct electrical current // Int J Dermatol. — 2002; 41:602-605.
- Hurley H. J. Diseases of the eccrine sweat glands. In: Bolongna J. L., Jorinzzo J. L., Rapini R. P., editors. Textbook of dermatology. — London: Mosby, 2003. — P. 567-668.
- Krogstad A. L., Mork C., Piechnik S. K. Pattern of sweating and response to stress and exercise in patients with palmar hyporhidrosis // Br J Dermatol. — 2006; 154:1118-1122.
- Hornberger J., Grimes K., Naumann M.. Glaser D. A., Lowe N. J., Naver H. et al. Recognation, diagnosis and treatment of primary focal hyperhidrosis // J Am Acad Dermatol. — 2004; 51:274-286.
- Schnider P. S., Binder M., Auff E., Kittler H., Berger T., Wolff K. Double-blind trial of botulinum toxin type A for the treatment of focal hyperhydrosis of the palms // Br J Dermatol. — 1997; 136:548-552.
- Schnider P. S., Binder M., Kittler H., Birner P., Starkei D., Wolff K. A randomized double-blind, placebo-controlled trial of botulinum A toxin for severe axillary hyperhidrosis // Br J Dermatol. — 1999; 140:677-680.
- Schnider P. S., Moraru E., Kittler H., Binder M, Kranz G., Voller B., Auff Е. Treatment of focal hyperhidrosis with botulinum toxin type A: longterm follow-up in 61 patients // Br J Dermatol. — 2001; 145:289-293.
- Guyron B., Huddleston S. W. Aesthetic indications for botulinum toxin // Plastic Recostract Surg. — 1994; 93:913-918.
- Akins D. L., Meisenheimer J. L., Dobson R. L. Efficacy of Drionic unit in the treatment of hyperhidrosis // J Am Acad Dermatol. — 1987; 16:827-832.
- Dahl J. C., Gelent-Madsen L. Treatment of hyperhidrosis manuum by tap water iontophoresis //Acta Derm Venerol. — 1989; 69:346-348.
- Rompel R., Scholz S. Subcutaneos curettage vs. injections of botulinum toxin A for treatment of axillary hyperhidrosis // Eur Acad Dermatol Venerol. — 2001; 15:207-211.
- Hexsel D. M., Soreifman M., Rodrigues T. C., Zechmeister do Prado D. Increasing the field effects of similar doses of Cl. botulinum type A toxin-hemagglutinin complex in the treatment of compensatory hyperhidrosis // Arch Dermatol. — 2009; 145 (No. 7): 837-840.
- Moffat C. E., Hayes W. G., Nyamekye I. K. Durability of botulinum toxin treatment for axillary hyperhidrosis // Eur J Endovasc Surg. — 2009; 38:188-191.
- Salman poor R., Rahmanian M. J. Treatment of axillary hyperhidrosis with botulinum-A toxin // International journal of dermatology. — 2002; 41:428—430.
Ольга ЗАБНЕНКОВА — к. м. н., проф. РУДН, зав. отд. косметологии ООО «Клиника Данищука»