Ботулотоксин в лечении гипергидроза и других локальных вегетативных расстройств
В современной эстетической медицине ботулинотерапия является одним из основных малоинвазивных методов омоложения лица и решения других локальных эстетических проблем [9, 3]. Вегетативные расстройства, имея в своей основе неврологические или соматические заболевания, в большинстве случаев проявляются эстетическими нарушениями, которые дезадаптируют пациентов и снижают качество жизни.
Врачи эстетической практики часто становятся первыми, к кому обращаются пациенты с подобными жалобами. Косметологи могут заподозрить заболевание и направить больного к специалисту для подтверждения диагноза, что даст возможность ранней диагностики и правильного подбора лечения. С другой стороны, к косметологам, дерматологам и пластическим хирургам обращаются пациенты с вегетативными нарушениями вследствие перенесённых ранее заболеваний (травм), когда диагноз установлен и требуется подбор лечения непосредственно на приёме у врача. Использование ботулинического токсина типа А (БТА) при локальных вегетативных расстройствах позволяет врачам эстетической практики решать сложные вопросы реабилитации таких пациентов, применяя препарат по терапевтическим показаниям [1, 8].
Сегодня в распоряжении врачей имеются четыре лекарственных препарата БТА:
- Ботокс (Аллерган, США);
- Диспорт (Ипсен, Франция);
- Лантокс (Ланчжоусский государственный институт биологической продукции, Китай);
- Ксеомин (Мерц, Германия).
Все перечисленные лекарственные средства являются оригинальными препаратами, официально зарегистрированные для терапевического применения.
К локальным вегетативным нарушениям, в лечении которых применяют препараты БТА, относятся:
- гипергидроз (подмышечный, ладонный, подошвенный, лица и волосистой части головы, вкусовое потоотделение);
- гиперсаливация — повышенное слюноотделение, слюнотечение вследствие нарушения глотания;
- гиперлакримация — повышенное слёзоотделение, слёзотечение;
- синдром «сухого глаза»;
- эритрофобия (блашинг-синдром);
- ринорея (при вазомоторных и аллергических ринитах);
- вегетативные тригеминальные невралгии;
- локальные вегетативно-трофические нарушения (в зонах постгерпетической невралгии, монетовидной головной боли, травм, операций, рубцов, кожных и кожно-мышечных лоскутов, при болезни Рейно и др.).
Механизм действия ботулинического токсина является уникальным и связан в основном с блокадой холинергической нейротрансмиссии. Мишень БТА — терминали холинергических нейронов. Под действием токсина на пресинаптическом уровне блокируется выброс ацетилхолина, возникает хемоденервация, что проявляется блокированием функции экзокринных желёз в зоне инъекции либо расслаблением инъецированной мышцы [2]. Этот эффект обратимый, удерживается всего несколько месяцев и не приводит к каким-либо значимым органическим изменениям в зоне введения БТА.
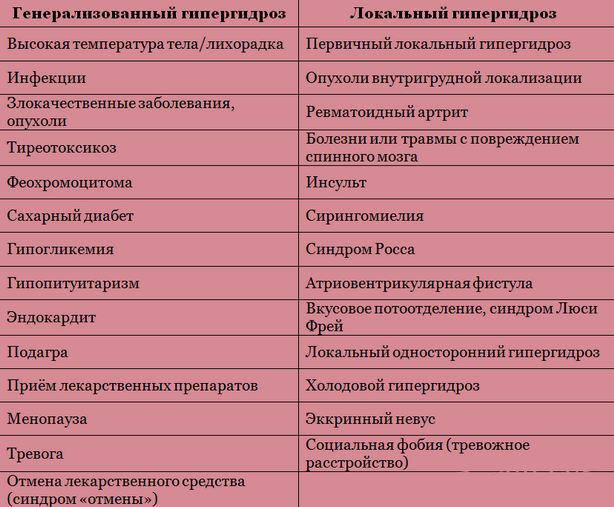
Таблица 1
Причины формирования генерализованных и локальных форм гипергидроза (по Glaser A., Naumann M., 2009)
БТА используется в лечении вегетативных расстройств, связанных с локальной холинергической гиперактивностью, — гипергидроза, гиперсаливации, гиперлакримации, эритрофобии. Это связано с тем, что ботулинический токсин блокирует высвобождение ацетихолина в окончаниях вегетативных нервов так же эффективно, как и в нервно-мышечном синапсе.
С другой стороны, БТА эффективен в лечении вегетативных нарушений, напрямую не связанных с локальной холинергической гиперактивностью — синдрома «сухого глаза», слюнотечения вследствие нарушения глотания, при вегетативных тригеминальных невралгиях, а также локальных вегетативно-трофических нарушениях (в зонах постгерпетической невралгии, монетовидной головной боли, травм, операций, рубцов, кожных и кожно-мышечных лоскутов, при болезни Рейно и др.). Положительное воздействие в данных случаях связано с другими, нежели терминали вегетативных нервов, точками приложения БТА — терминалями двигательных и сенсорных (чувствительных) нервов [2].
Одной из важных проблем является лечение потливости или гипергидроза (ГГ). По статистике гипергидрозом страдают около 3 % людей в общей популяции, причём мужчины в 1,5 раза чаще, чем женщины [4]. По причинам возникновения гипергидроз подразделяют на первичный (так называемый эссенциальный) и вторичный (развивающийся на фоне других заболеваний). По распространённости гипергидроз может быть генерализованным и локальным. В таблице 1 представлены формы гипергидроза и причины его возникновения [5].
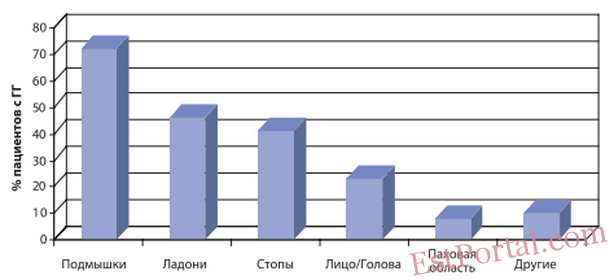
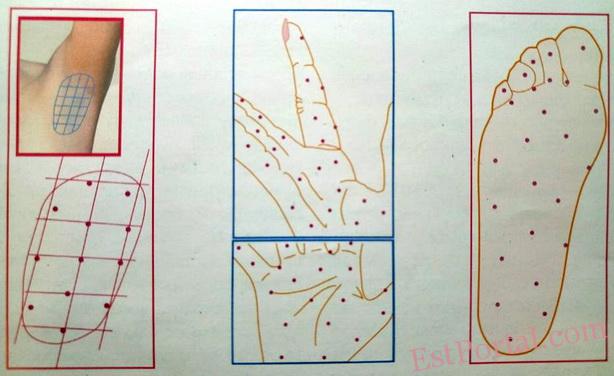
Эссенциальный или первичный гипергидроз — самая распространённая форма расстройства потоотделения [7]. Чаще встречается локальный гипергидроз в области подмышечных впадин, ладоней и стоп (рис. 1).
Рис. 1. Локализация зон первичного гипергидроза (Hornberger J. et al., 2004)
Критерии диагноза первичного локального гипергидроза (по Hornberger J. et al., 2004)
- Локальное избыточное потоотделение на протяжении не менее 6 месяцев.
- Отсутствуют причины для вторичного характера гипергидроза.
- Не менее двух из следующих характеристик:
- двусторонний и относительно симметричный процесс;
- дебют в возрасте менее 25 лет;
- наличие семейного анамнеза по первичному локальному гипергидрозу;
- прекращение локальной потливости во время сна;
- частота проявлений — не менее 1 эпизода в неделю;
- нарушает повседневную активность.
У пациентов с эссенциальным гипергидрозом отмечено как увеличение количества потовых желёз, так и повышение их реакций на обычные, даже несущественные, стимулы. Как правило, эссенциальный гипергидроз проявляется с детства, резко усиливаясь в пубертатный период. Прежде чем поставить диагноз эссенциального (первичного) гипергидроза, необходимо исключить целый ряд заболеваний неврологической, эндокринной и соматической природы, вызывающих вторичный гипергидроз.
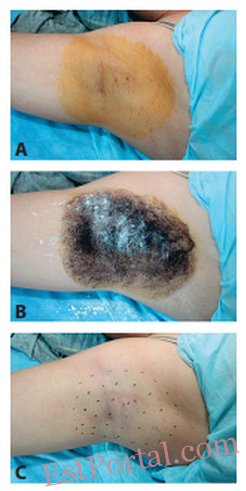
Существуют методы качественной и количественной оценки потоотделения, такие как нингидриновый тест и разные модификации судометрии, однако в клинической практике чаще всего применяется йодкрахмальная проба Минора, этапы проведения которой представлены на рис. 2.
Рис. 2. Этапы проведения йодкрахмальной пробы Минора при подмышечном гипергидрозе.
А — зона повышенного потоотделения обрабатывается раствором Люголя.
B — появление фиолетово-чёрного окрашивания после нанесения картофельного крахмала в зоне потливости.
C — маркировка точек инъекций БТА в зоне гипергидроза.
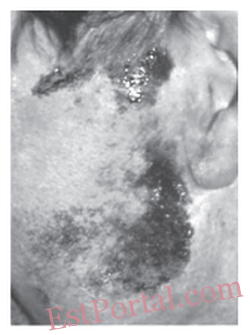
Особой формой гипергидроза является вкусовое потоотделение (аурикулотемпоральный синдром Люси Фрей). Данное расстройство является распространённым осложнением хирургического лечения заболеваний околоушной слюнной железы и травматических повреждений лица [6]. Основной симптом — появление обильного потоотделения в области щеки и околоушной области одновременно со слюноотделением при приёме пищи или в ожидании приёма пищи. Применение БТА в лечении вкусового потоотделения было впервые описано в 1994 году и стало средством выбора в лечебной стратегии ведения этих пациентов [11]. Для уточнения размеров области повышенного потоотделения перед введением БТА также проводится йодкрахмальная проба Минора (рис. 3), отличием которой является обязательная провокация потоотделения приёмом кислой или солёной пищи.
Рис. 3. Вкусовое потоотделение: тёмное окрашивание в пробе Минора указывает на проблемную зону [5].
Лечение потливости напрямую зависит от формы гипергидроза [12]. В случае вторичного гипергидроза первоочередное значение приобретает терапия основного заболевания. В качестве консервативного лечения используются местные средства, содержащие растворы солей алюминия, циркония, глутаровый альдегид, таниновую кислоту и др., а также пероральные препараты системного действия, такие как холинолитики, бета-адреноблокаторы, транквилизаторы, блокаторы кальциевых каналов, агонисты альфа-2-адренорецепторов. Однако эффективность подобных препаратов невелика. К тому же использование лекарственных средств нередко приводит к побочным явлениям. В некоторых клиниках для терапии гипергидроза назначается ионтофорез, проводится психотерапия.
Однако наиболее эффективными методами лечения повышенной потливости на сегодняшний день являются хирургическое вмешательство и инъекции препаратов БТА. Из хирургических методов лечения локального гипергидроза наилучшие результаты достигаются при трансторакальной эндоскопической симпатэктомии. Операция длится всего 20-30 минут, при этом потоотделение прекращается полностью. Но такой вид лечения зачастую влечёт за собой целый ряд побочных эффектов, частота возникновения которых колеблется от 30 до 50 %. И одно из нежелательных явлений — формирование зон компенсаторного гипергидроза другой локализации.
В последние годы во всём мире наиболее популярным способом лечения локального гипергидроза стало внутрикожное введение ботулотоксина. БТА может применяться для лечения всех видов локального гипергидроза, как первичного, так и вторичного, в том числе и таких редких форм, как гипергидроз лица, головы, паховой области. После лечения никогда не возникает компенсаторный гипергидроз.
Перед проведением процедуры в подмышечных областях рекомендуется сбрить волосы, в области стоп — выполнить педикюр для устранения гиперкератоза. Для анестезии обычно применяется крем Эмла, аппликация которого проводится за час до инъекций. В процессе процедуры, которая длится 15-30 минут, иногда дополнительно обрабатывают зону инъекций спреем с лидокаином. Выполнение проводниковой анестезии срединного, локтевого и большеберцового нервов может потребоваться при лечении гипергидроза в области ладоней и стоп, особенно у чувствительных к боли пациентов или детей. Однако на практике к этому методу прибегают крайне редко.
Доза БТА зависит от выраженности гипергидроза и размера области инъекции, у мужчин доза препарата обычно выше — иногда в 1,5-2 раза по сравнению с женщинами.
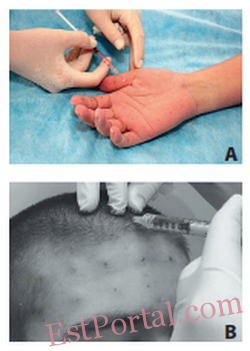
Препарат вводится внутрикожно инсулиновым шприцем с тонкой несъёмной иглой размером 29-33G, точки инъекций располагают на расстоянии 1,5-2 см друг от друга (рис. 4). Число точек инъекций для одной типичной зоны (ладонь, стопа, подмышка, лоб) варьирует от 10 до 30. Доза БТА на точку инъекции в среднем составляет 2-5 ЕД Ботокса/Лантокса/Ксеомина и 10-20 ЕД Диспорта. Средняя доза для одной типичной зоны (одна ладонь, одна стопа, одна подмышка, лоб) составляет 50 ЕД Ботокса/Лантокса/Ксеомина и 200 ЕД Диспорта.
Рис. 4. Выполнение инъекций БТА при лечении локального гипергидроза.
А — внутрикожное введение БТА при лечении ладонного гипергидроза.
B — внутрикожное введение БТА при лечении гипергидроза в области лба [5].
Инъекции повторяются по мере необходимости, но не ранее чем через 3 месяца. Эффект «высушивания» данных областей начинается очень быстро, практически на 2-3-й день, достигает пика через неделю и удерживается дольше, чем при воздействии на нервно-мышечные соединения — от 4-8 месяцев (рис. 5).
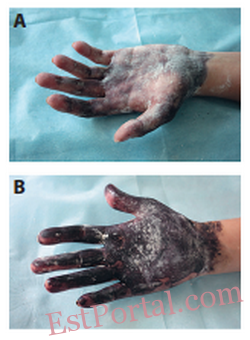
Рис. 5. Тяжёлая форма ладонного гипергидроза. Тёмное окрашивание в пробе Минора указывает на зону потоотделения.
A — до лечения.
B — после лечения инъекциями БТА.
Такие нежелательные явления, как микрогематомы и болезненность в точках инъекций, могут отмечаться на протяжении двух дней после процедуры и не требуют дополнительной коррекции. Осложнения при соблюдении техники инъекций и рекомендуемых дозировок отсутствуют.
Гипергидроз в климактерическом периоде у женщин является одной из частых причин обращения за врачебной помощью. Гипергидроз в данном случае носит вторичный или симптоматический характер и проявляется приступами диффузной потливости, когда становятся мокрыми голова, лицо, шея, спина и другие части тела. Одновременно возникают и другие вегетативные симптомы (сердцебиение и перебои в области сердца, нехватка воздуха и учащённое дыхание, беспокойство и тревога, дрожь и озноб, переходящие в волны, «приливы» жара и др.). В лечении данной формы гипергидроза первоочерёдное значение приобретает терапия основного заболевания (подбор курсового лечения гинекологом-эндокринологом и вегетологом).
Применение инъекций БТА для решения данной проблемы не является общепринятым показанием, так как имеется распространённая избыточная потливость почти всей поверхности тела. Однако использовать внутрикожные инъекции БТА в зоне избыточной потливости на лице возможно. Подобную практику можно сравнить с таковой при внутрикожном введении БТА для лечения эритрофобии (блашинг-синдрома) на лице. Ограничениями для данной методики являются возможные побочные эффекты, связанные с релаксирующим действием препарата на мимические мышцы, что может проявиться нарушениями мимики и артикуляции, особенно при введении БТА в области средней и нижней третей лица. Если пациент информирован о возможных побочных эффектах и согласен на процедуру введения БТА, то можно применять данный метод в составе комплексной терапии основного заболевания. Дополнительным аргументом в пользу выбора БТА-терапии является ожидаемое разглаживание мимических морщин в зонах инъекций, особенно если это показано (например, при «кисетных» морщинах).
Особенностью введения являются малые дозы (не более 1 ЕД Ботокса/Лантокса/Ксеомина и 3-4 ЕД Диспорта в одну точку), строго интрадермальные инъекции, билатеральность и симметричность введения (чтобы избежать асимметрии лица) (рис. 6).
Рис. 6. Схема внутрикожных инъекций БТА при лечении потливости в области лица
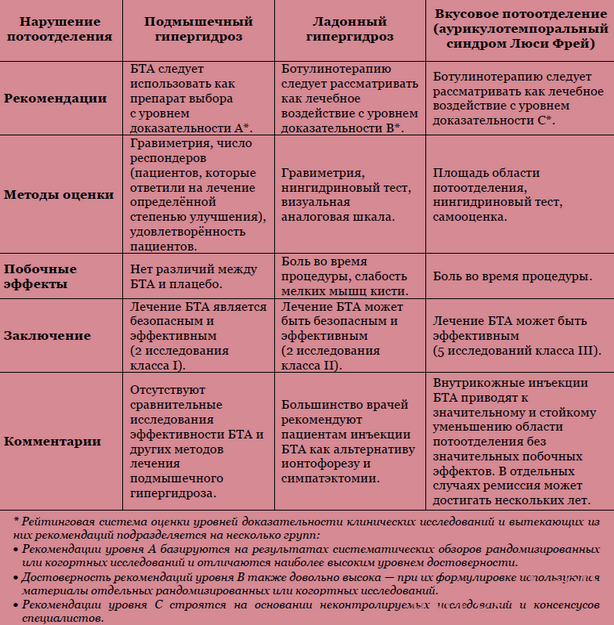
Обоснование и эффективность использования препаратов ботулинического токсина типа А при гипергидрозе суммированы в Отчёте Американской академии неврологии о терапевтическом применении БТА при вегетативных расстройствах и боли, опубликованном в 2008 году [10]. Ниже приводятся выдержки из данного отчёта, которые касаются подмышечного, ладонного гипергидроза и вкусового потоотделения (аурикулотемпорального синдрома Люси Фрей) (табл. 2).
Таблица 2
Ботулинотерапия локальных нарушений потоотделения (по материалам Отчёта Американской академии неврологии, 2008)
Применение лекарственных препаратов БТА является эффективным и минимально инвазивным лечебным подходом, который улучшает качество жизни пациентов с вегетативными расстройствами различной этиологии и степени тяжести, в том числе с локальными формами гипергидроза. Преимуществами метода являются простота выполнения инъекций, возможность введения препарата в любую доступную зону, быстрота наступления и длительность эффекта, безопасность, проверенная многолетним мировым опытом применения препаратов. Лечение даёт стойкий выраженный клинический эффект, позволяет отказаться от применения других лекарственных и нелекарственных методов лечения, в некоторых случаях — избежать хирургического вмешательства.
Литература
- Артеменко А.Р., Орлова О.Р., Куренков А.Л. Лечение вегетативных расстройств ботулиническим токсином типа А (Лантокс). VIII Международный симпозиум по эстетической медицине. Россия, Москва, 28–30 января 2009 г. Материалы симпозиума. С. 64.
- Куренков А.Л., Артеменко А.Р., Никитин С.С., Орлова О.Р. Механизм действия ботулинического токсина типа А. Пластическая хирургия и косметология. 2010; 1: 83–91.
- Ascher B., Talarico S., Cassuto D., Escobar S., Hexsel D., Jaén P., Monheit G.D., Rzany B., Viel M. International consensus recommendations on the aesthetic usage of botulinum toxin type A (Speywood Unit). Part II: Wrinkles on the middle and lower face, neck and chest. J Eur Acad Dermatol Venereol. 2010; 24, 11: 1285–1295.
- Callejas M.A., Grimalt R., Cladellas E. Hyperhydrosis update. Actas Dermosi liogr. 2010; 101, 2:110–118.
- Glaser A., Naumann M. Botulinum neurotoxin in the management of hyperhidrosis and other hypersecretory disorders. In Botulinum toxin: therapeutic clinical practice and science. Expert Consult. 2009: 308–323.
- Hartl D.M., Julieron M., LeRidant A.M., Janot F., Marandas P., Travagli J.P. Botulinum toxin A for quality of life improvement in postparotidectomy gustatory sweating (Frey’s syndrome). J Laryngol Otol. 2008; 122, 10:1100–1104.
- Hornberger J., Grimes K., Naumann M., Glaser D.A., Lowe N.J., Naver H., Ahn S., Stolman L.P. Recognition, diagnosis, and treatment of primary focal hyperhidrosis. J Am Acad Dermatol. 2004; 51, 2: 274–286.
- Jankovic J., Albanese A., Atassi M.Z.,Dolly J.O., Hallett M., Mayer N.H. Botulinum toxin: therapeutic clinical practice and science. Expert Consult. 2009: 512.
- Kane M., Donofrio L., Ascher B., Hexsel D., Monheit G., Rzany B., Weiss R. Expanding the use of neurotoxins in facial aesthetics: a consensus panel’s assessment and recommendations. J Drugs Dermatol. 2010;9 (1 Suppl): 7–22.
- Naumann M., So Y., Argoff C.E., Childers M.K., Dykstra D.D., Gronseth G.S., Jabbari B., Kaufmann H.C., Schurch B., Silberstein S.D., Simpson D.M. Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Assessment: Botulinum neurotoxin in the treatment of autonomic disorders and pain (an evidence-based review): report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology. 2008; 70, 19: 1707–1714.
- O’Neill J.P., Condron C., Curran A., Walsh A. Lucja Frey -historical relevance and syndrome review. Surgeon. 2008; 6, 3: 178–181.
- Vorkamp T., Foo F.J., Khan S., Schmitto J.D., Wilson P. Hyperhidrosis: evolving concepts and a comprehensive review. Surgeon. 2010; 8, 5: 287–292.
Ада Равильевна АРТЕМЕНКО — невролог, врач высшей категории, доктор медицинских наук, ведущий научный сотрудник Отдела патологии вегетативной нервной системы Научно-исследовательского центра ГОУ ВПО «Первый Московский государственный медицинский университет им. И. М. Сеченова» Минздравсоцразвития России
По материалам «Инъекционные методы в косметологии»